Поликлиника №1
Запись к врачу
8 (3519) 39-59-89
Вызов врача
8 (3519) 39-59-60
Поликлиника №2
Запись к врачу
8 (3519) 39-57-40
Вызов врача
8 (3519) 39-57-30
Государственное автономное учреждение здравоохранения
«Городская больница №3 город Магнитогорск»
Министерства здравоохранения Челябинской области
Запись к врачу
8 (3519) 39-59-89
Вызов врача
8 (3519) 39-59-60
Запись к врачу
8 (3519) 39-57-40
Вызов врача
8 (3519) 39-57-30

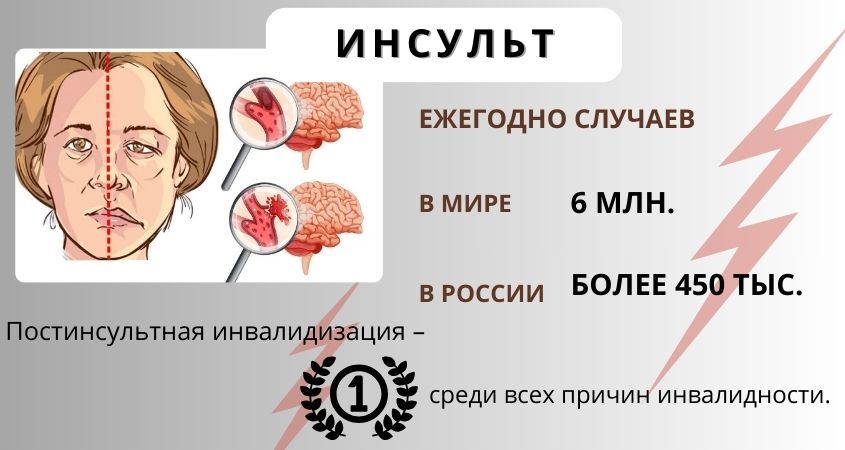
29 октября – Международный день борьбы с инсультом. Интервью для "Магнитогорского рабочего" с заведующим ПСО неврологии Гайратом Тоировичем Кадыровым.
Справка
Первичное сосудистое отделение неврологии городской больницы №3 работает с 2012 года и за год оказывает медицинскую помощь до 800 пациентам. Сюда поступают больные с нарушениями мозгового кровообращения в остром периоде. Если такой пациент оказывается в отделении сразу после мозговой катастрофы, у него сохраняется шанс на восстановление. Но так происходит далеко не всегда. Частая причина тому – незнание людей об особенностях инсульта. Мы поговорили с заведующим ПСО, врачом-неврологом высшей квалификационной категории Гайратом Кадыровым о том, кому грозит инсульт, как сегодня его лечат и что такое спасительный «светлый промежуток», о котором многие не знают.
- Гайрат Тоирович, инсульты имеют разную природу, хотя и проявляют себя одинаково. Какие их механизмы?
Инсульт – это мозговая сосудистая катастрофа, но инсульт инсульту рознь. Да, это общемозговые явления и внешне они проявляются одинаково: пациент падает, его парализует. Но при обследовании мы обнаруживаем, что у одного произошла закупорка тромбом, атеросклеротической бляшкой какой-то артерии, и определённый участок мозга перестал снабжаться кровью. Это ишемический инсульт, на который приходится до 80% инсультов. Чтобы произошёл ишемический инсульт, должны совпасть три компонента. Первый: густота крови, которая приводит к тромбообразованию. Второй: препятствие кровотоку, которое создают атеросклеротические бляшки. Третий: стойкий спазм сосудов, или гипертонический криз. Ещё один фактор. Согласно архитектонике мозга, полушария сообщаются друг с другом. Между ними есть соединительные артерии. Иногда бывает так, что тромб застрял в одном сосуде, но за счёт системы перетоков пациент не перенёс инсульт. Да, у него потемнело в глазах, онемели конечности, но это не закончилось инсультом. Но у некоторых людей нет таких соединительных артерий, такой системы взаимопомощи. Это врождённый фактор. У таких людей риски инсульта выше. Поэтому я всегда говорю, что инсульт закодирован где-то на уровне генома. И по мере созревания нервной ткани эти проблемы выходят наружу. Сначала точечно, потом островками выходит огромный дефект. У каждого есть какой-то предпризнак, уязвимое место. Поэтому при инсульте учитываются все факторы. Механизм геморрагического инсульта другой. Какой-то сосуд головного мозга не выдержал, лопнул, и кровь излилась в мозг. У некоторых геморрагический инсульт развивается потому, что в результате нелеченой гипертонии на сосуде образуется слабое место – аневризма, выпячивание. В этом месте сосуд истончается, и очередной гипертонический криз приводит к разрыву сосуда. Так происходит кровоизлияние в головной мозг с затеканием крови во все близлежащие структуры, в том числе и желудочки мозга, что ухудшает прогноз для пациента. Выживаемость в этом случае крайне мала.

- То есть тяжесть пациента зависит от того, какой инсульт у него произошёл?
Но и от ишемических инсультов тоже люди умирают, потому что не бывает, чтобы забит был только один сосуд. Сосудистый контур замкнутый. Если забивается один сосуд, то и остальные на каких-то этапах тоже будут забиты. Иногда бывает одновременно происходит 2-3 инсульта, потому что одновременно в нескольких артериях произошла закупорка. И это тоже высокая вероятность смертельного исхода, ведь, когда пострадала треть мозга, процент выживаемости низкий.
- От чего зависит, человек инвалидизируется или выйдет «сухим из воды»?
Это зависит от сопутствующих заболеваний, возраста, изношенности организма. Есть случаи, когда человек восстанавливается полностью, а есть и такие, когда он на всю жизнь остаётся прикованный к кровати, парализованным. Это бытность. Инсульт – это не ангина. Здесь страдает мозг. Есть малые геморрагические инсульты, где существует реабилитационный потенциал. Но даже в этом случае для человека в его дальнейшей жизни будут определённые ограничения.
- Каков средний возраст пациентов вашего отделения? Справедливо ли утверждение, что инсульты «молодеют»?
Хоть так и говорят, но по нашей территории я такое не заметил. Возраст наших пациентов от 55 лет и старше. Пик приходится на 70 лет, когда иммунная система человека истрёпана, когда, как говорится, «бензин кончился», и человек набрал в процессе жизни много сопутствующих заболеваний. Если говорить о возрастном диапазоне, то у нас был 18-летний парень, у которого не работала система перетоков, о чём я говорил. Самому пожилому пациенту было 102 года. Но это единичные случаи.
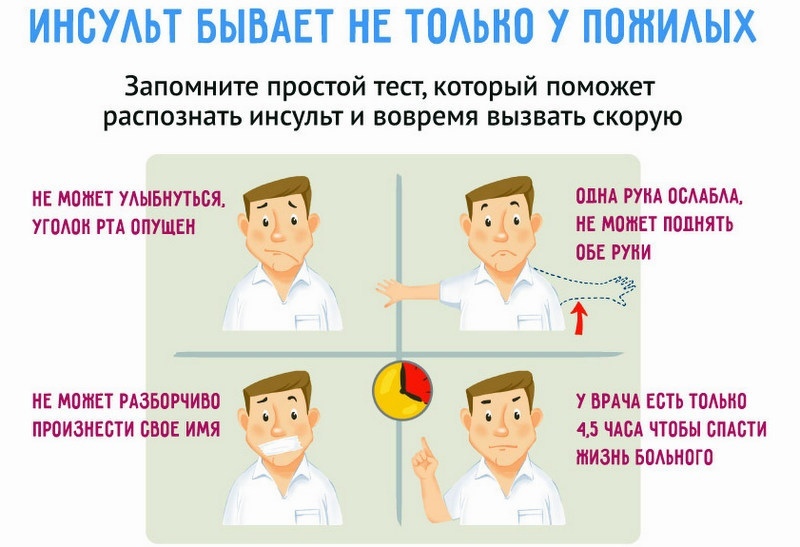
- Как человеку предположить, что инсульт с ним может случиться?
Как показывает практика, психология человека такая: каждый считает, что с ним это не произойдёт. Никаких предупреждающих действий человек не предпринимает. Пока не рухнет. Но у каждого инсульта есть предвестники. Есть асимптомно возникающие стенозы или акклюзии, то есть сужение сосудов, и есть симптомно протекающие стенозы, когда человек ощущает головокружения, потемнение в глазах, головную боль, раздражительность, нарушение сна, снижение памяти. Вот эти 5-6 признаков говорят о том, что кровообращение нарушено. Но, как правило, человек считает, что перенервничал, таблетку не выпил, пройдёт…
- Хотя уже с этим к неврологу или терапевту надо бы идти…
Он и пойдёт, но только если напугается. А напугаться может только тот, у кого инсульты и смерти от него были в семье. Наследственные риски достаточно высоки. Если человек генетически передал своё «слабое место», каждое последующее поколение будет нести эту поломку. Как ксерокопия листа бумаги, на каждой последующей копии текст будет бледнее. Такой принцип характерен для многих заболеваний, в том числе и для инсульта.
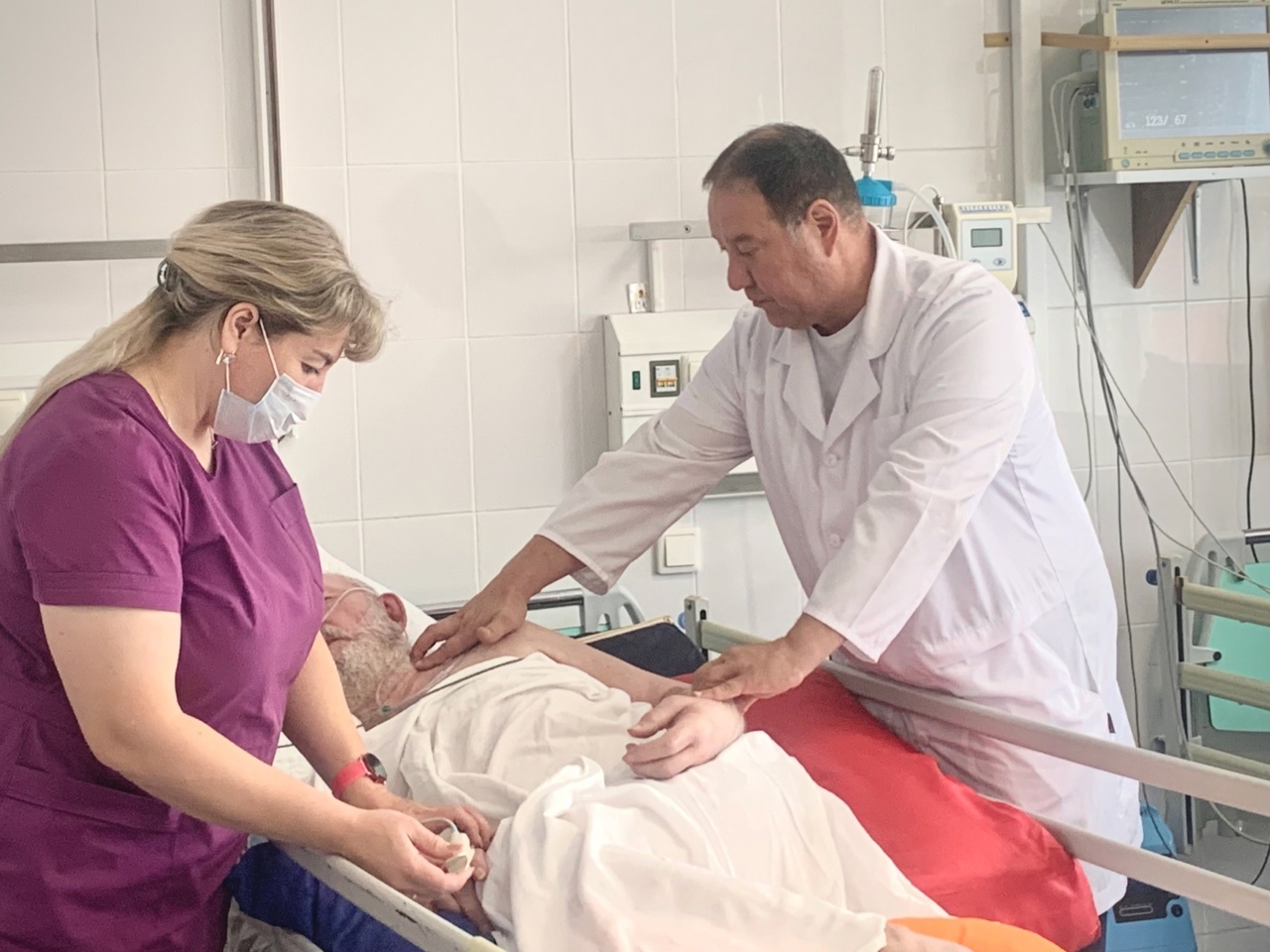
- Как выглядит лечение инсульта в вашем отделении?
При сосудистой катастрофе включается компенсаторная реакция, которая иногда для пациента неполезна. Все показатели начинают «скакать»: давление, пульс, сатурация, температура и прочее. Наша задача – их выровнять. Если пациент поступил в «золотой час», «светлый промежуток» – 3-4 часа с момента наступления мозговой катастрофы – у нас есть шанс использовать возможность обратимости ишемического инсульта. Решается вопрос тромбоэкстракции, тромболизиса, когда вводится специальный препарат, который рассасывает тромб и восстанавливает проходимость сосудистого русла. Но не всегда срабатывает такой протокол, потому что есть 21 противопоказание для введения препарата. Пациент, помимо раннего поступления, должен пройти специальное анкетирование, по которому доктор сам оценивает риски введения препаратов. Сохраняется риск, что у ряда пациентов препарат может вызвать ятрогению, ухудшение состояния – к примеру, усилить кровотечение, что врач должен учитывать.
- В благоприятных ситуациях препарат введён и начинает действовать. Как быстро?
В течение часа.
- И человек с ишемическим инсультом сразу восстанавливается?
Человек восстанавливается. К примеру, если по бальной системе, он поступил с уровнем падения 15 баллов, то в результате введения препарата он может дойти до 0. Это мы успели, потому что тромб был рыхлый, препарат был выбран удачно. Здесь срабатывает и стечение обстоятельств, и знания врача. Пациент будет соблюдать постельный режим, но угрозу мы сняли. Но и здесь есть нюанс: инсульт всё равно хочет своё забрать. Если он начал развиваться, это говорит о том, что возник ДВС-синдром, то есть склонность к тромбообразованию. Мы победили один тромб, но организм уже был подготовлен к катастрофе, поэтому где-то ещё сохраняется возможность наличия тромба.
- Другими словами, человек снова столкнётся с инсультом?
Это говорит о том, что организм показал слабое место. Прозвучал звоночек, который надо услышать и скорректировать свой образ жизни. Простой пример. Как я говорил, одни из факторов риска возникновения инсульта – повышенная вязкость крови. К этому могут приводить разные патологии, среди которых самый распространённый – сахарный диабет. Поэтому пациенты, которые не следят за сахаром в крови, являются первыми претендентами попасть в наше отделение. Некоторые хитрят: они следят за сахаром крови, но нарушают питание. Знают, что можно поесть «запрещёнку», а потом сделать укол и тем самым снизить показатель сахара. Но они не понимают, что обманывают себя, ведь вязкость крови остаётся на том же уровне. На уровне поликлиник пациентам с таким нарушением обязательно назначают разжижающие препараты и напоминают о необходимости периодически проверять свёртываемость крови. В поликлиниках такие пациенты распределены по группам риска. Некоторых ставят на диспансерный учёт, как первых претендентов на риск инсульта. Но для этого надо прийти в поликлинику, пройти диспансеризацию, к которой мы всегда призываем.
- Большая ошибка при инсультах – это позднее обращение за помощью. В течение какого времени больной должен быть доставлен и почему не всегда это происходит?
Большинство клеток мозга, которые недополучают кислород в результате закупорки сосуда тромбом, погибнут в первые 3 часа инсульта. Идеальный для больного временной промежуток, который даёт максимальный шанс на восстановление, когда в течение получаса он доставляется к нам в отделение. За 40 минут мы должны провести диагностику и принять решение по дальнейшей тактике. Но, к сожалению, так происходит не всегда, потому что к нам нередко поступают запоздалые инсульты. Вчера произошёл инсульт, а приехали только сегодня. Но наше отделение сопровождает только острый период. Мы снимаем острое состояние и предаём на реабилитацию, важный этап восстановления функций. Спрашиваю родственников, почему так поздно привезли больного? Объяснения всегда глупые. А вдруг пройдёт? Отлежится и пройдёт. Спросили у него, вызвать ли скорую, он отказался, и мы не стали вызывать. Записались в частный центр, нам сказали подойти через неделю, решили ждать, а через пару дней больному стало хуже. Он лежал дома, родственники давали ему стакан воды, и им казалось это заботой… В таких случаях тромболизис уже бесполезен. Но нас создали не для осуществления ухода за инсультом, которому несколько дней, а именно для проведения тромболизиса, чтобы вернуть пациента в строй.
- Что у врача остаётся в таком случае, какие инструменты?
Когда инсульт взял своё, отобрать что-то у него уже невозможно. На КТ я вижу, что уже сформировался очаг некроза. Этот участок перестал снабжаться кровью и погиб. Время «светлого промежутка» ещё удерживает потенциал восстановления, но после некроза ткань не восстанавливается. Это говорит о том, что много функций организма будут выключены. Мы можем апеллировать к здоровому участку, чтобы он взял функцию поражённого. В нашем арсенале нейротропная терапия, но так мы всё же пытаемся догнать ушедший поезд.
- Дайте рекомендации читателям, как снизить шансы встретить инсульт?
Спусковой механизм инсульта – это нервотрёпка. Возникает некий спазм, в том числе и сосудов. Если у человека есть наследственная предрасположенность, если он ведёт неправильный образ жизни с вредными привычками, излишествами в питании, низким уровнем физической активности, с нарушенными циклами труда и отдыха, то стресс станет катализатором. Гипертонический криз, сосудистый криз, он же возникает на фоне нервного потрясения. Но главный фактор – безответственное отношение к себе. Как показывают мои наблюдения, инсульт затрагивает людей, которые не занимаются своим здоровьем: не следят за своим давлением, не проходят диспансеризацию. Ведь диспансеризация и поликлиники созданы не просто так. За своим здоровьем надо следить самостоятельно, это и будет работой на упреждение.